我国每年因心血管疾病死亡的患者中,有一半是由急性冠脉综合征(ACS)所致。ACS发病急、病情重,预后不佳,
采取积极有效的治疗措施是降低ACS死亡率的关键。无论是采取药物还是介入治疗,双联抗血小板都是ACS治疗的基石。近年来,不同作用机制的新型抗血小板药物不断涌现,最新发布的临床研究推动了指南的更新和临床医生治疗理念的变化。10月13日,第23届长城国际心脏病学会议期间,多位国内外心血管领域的权威专家相聚于ACS抗血小板治疗学术论坛,就该领域的临床研究、指南更新、治疗理念等焦点、热点问题,展开了深入的学术交流与探讨。
Kim 教授总结道,氯吡格雷治疗低反应在亚洲人群常见。临床上,需要对患者进行P2Y12 检测以明确其氯吡格雷治疗反应性。针对氯吡格雷治疗低反应,可通过增加氯吡格雷剂量、加用西洛他唑、加用欧米伽-3脂肪酸、改用新型抗血小板药物4种途径解决。
 欧洲ACS指南抗血小板治疗更新探讨
欧洲ACS指南抗血小板治疗更新探讨
抗血小板药物比较
广东省心血管病研究所陈纪言教授首先回顾了抗血小板药物的发展历史。抗血小板药物经历了从阿司匹林、噻氯匹定、氯吡格雷的传统药物到以普拉格雷和替格瑞洛为代表的新型抗血小板药物的变迁。阿司匹林只阻断了血小板聚集多条途径中的一条,因而疗效有限;噻氯匹定的中性粒细胞减少和血栓性血小板减少性紫癜等副作用明显;氯吡格雷则存在起效较慢、基因多态性和个体反应差异大等不足。近年来备受医学界关注的新型口服抗血小板药物替格瑞洛和普拉格雷为ACS 患者的抗栓治疗提供了新选择。
多项临床研究奠定了ACS患者阿司匹林+氯吡格雷双联抗血小板治疗(DATP)的循证基础。但是由于氯吡格雷基因多态性的影响,双联抗血小板治疗存在个体差异大等问题。尽管氯吡格雷、普拉格雷和替格瑞洛同属P2Y12受体抑制剂,但由于三者化学结构、受体结合形式、激活代谢途径的差异,决定了这三种药物药效学和临床疗效的差异。其中,替格瑞洛作为可逆性P2Y12受体结合抑制剂,其本身就为活性药物,不受代谢和基因多态性影响,具有起效时间快,作用时间可控等特点,这些药代学优势赋予了其独特的临床价值。
循证证据
PRINCIPLE-TIMI 44研究和ONSET/OFFSET 研究分别比较了普拉格雷与氯吡格雷、替格瑞洛与氯吡格雷的药效学差异。结果提示,普拉格雷和替格瑞洛均较氯吡格雷更快、更强地抑制血小板聚集。
TRITON-TIMI 38研究比较了普拉格雷与氯吡格雷对ACS 患者长期预后的影响。结果提示,与氯吡格雷相比,普拉格雷能更有效降低心血管复合终点事件发生率。但同时,普拉格雷TIMI主要出血风险也显著增加(2.4%对1.8%,P=0.03)。
PLATO 研究则比较了替格瑞洛与氯吡格雷对ACS患者长期预后的影响。结果显示,与氯吡格雷相比,替格瑞洛在30天时即显示出累计主要终点事件的显著降低。经过12个月的治疗,替格瑞洛可进一步显著降低ACS患者心血管死亡/心肌梗死/卒中组成的复合终点达16%(图1)。令人欣喜的是,两组药物在主要安全性终点及PLATO-STEMI主要安全性终点上均没有统计学差异(图2)。
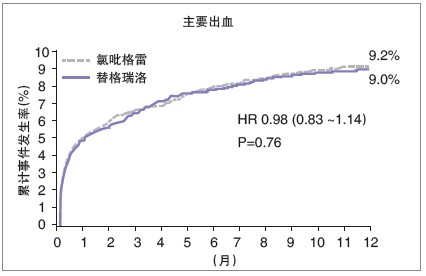
图2 PLATO-STEMI 研究主要安全性终点显示,两组药物安全性终点没有差异
指南推荐
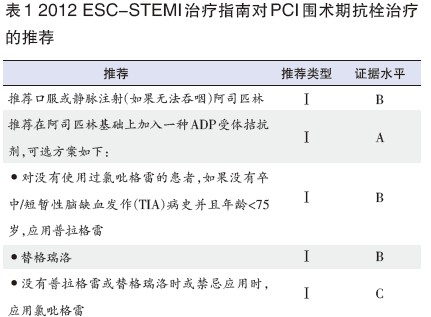
循证获益使得普拉格雷和替格瑞洛在指南中的地位得到空前提升。2012欧洲心脏病学会(ESC)STEMI治疗指南对PCI围术期抗栓治疗明确推荐,在阿司匹林基础上加用一种二磷酸腺苷(ADP)受体拮抗剂,且三种ADP拮抗剂均作为Ⅰ类推荐。更重要的是,指南同时建议,只有当患者不能获得普拉格雷或替格瑞洛治疗时或禁忌应用时才推荐氯吡格雷(表1)。
与此同时,2011ESC-NSTEMI 指南、2012ESC 心血管疾病预防指南也做出了优先选择替格瑞洛和普拉格雷的推荐。但是美国指南与欧洲却有一定差异。2011年美国心脏学会基金会/美国心脏协会/心血管造影和介入学会(ACCF/AHA/SCAI)PCI 指南虽然也是把三种ADP受体拮抗剂作为Ⅰ类推荐,却没有对推荐优先级进行细化。陈教授指出,这可能是由于PLATO研究北美亚组结果的差异影响了指南的推荐力度。



 京公网安备 11010502033353号
京公网安备 11010502033353号